
La qualité de vie et la santé ont un prix.
En Suisse, cela fait plusieurs années que le débat public concernant la santé se concentre presque exclusivement sur les coûts. Il est notamment question de l’« explosion des coûts » et de l’« onde de choc » provoquée par la hausse des primes. Cette obsession suscite l’activisme de nombreux politiciens, si bien que les débats au Parlement portent essentiellement sur la réduction des coûts. Depuis l’introduction de la loi sur l’assurance-maladie (LAMal), de nombreuses voix réclament même un rationnement des prestations médicales. En conséquence, l’Office fédéral de la santé publique (OFSP) a récemment limité la prise en charge de nouveaux médicaments contre l’hépatite C – chers, mais efficaces – par les assurances-maladie aux seuls patients souffrant d’une affection hépatique à un stade avancé.
Il est indéniable que les dépenses de santé en Suisse sont élevées et vont encore s’accroître à l’avenir. Une analyse exhaustive du système de santé doit toutefois intégrer la composante « utilité ». En effet, une hausse du niveau déjà élevé des dépenses ne constitue en soi pas un problème tant que les soins qui en découlent correspondent aux préférences des assurés et leur offrent une utilité supérieure aux coûts. Les patients tirent profit d’un système sanitaire de pointe sous la forme d’une meilleure santé et d’une espérance de vie plus longue. Quant à l’ensemble des assurés, ils bénéficient d’un accès facile, rapide et universel aux prestations de santé.
Des patients très satisfaits
La notion d’utilité du système de santé a jusqu’à maintenant été largement occultée dans le débat public. Si personne ou presque ne conteste l’intérêt supérieur de la santé publique, celui-ci est beaucoup plus difficile à mesurer que les coûts engendrés par ce système. Des efforts croissants sont certes déployés pour évaluer les composantes de la valeur ajoutée pour les patients, que ce soit par des mesures de qualité (critères objectifs) ou des enquêtes de satisfaction (critères subjectifs)[1].
La qualité des soins en Suisse obtient régulièrement de bonnes notes dans les sondages. Selon le Moniteur de la santé 2016, publié par l’association professionnelle Interpharma, 81 % des personnes interrogées jugent positivement notre système de santé ; trois quarts d’entre elles estiment même que sa qualité est bonne, sinon très bonne[2].
Les résultats des enquêtes sur la situation sanitaire sont également riches d’enseignements. Selon une étude réalisée par l’OCDE en 2006,[3] la Suisse occupe une position enviable par rapport à d’autres pays membres sur le plan des critères objectifs (espérance de vie) et subjectifs (autoévaluation de l’état de santé). En outre, les inégalités de santé entre groupes socioéconomiques sont plus faibles en Suisse que dans d’autres pays. Ce constat est lié notamment à l’accès universel de la population aux services sanitaires.
L’utilité exprimée en francs
L’utilité des soins fournis est-elle supérieure à leurs coûts ? Les mesures de qualité, les enquêtes de satisfaction et les comparaisons internationales entre indicateurs mentionnées ci-dessus n’apportent pas de réponse définitive à cette question essentielle. Il serait dès lors souhaitable de quantifier les avantages des services de santé et de les exprimer en unités monétaires grâce à la méthode de la propension à payer, couramment utilisée en économie. Très peu de données ont toutefois été collectées en Suisse à ce sujet.
Une étude réalisée il y a plus de dix ans[4] a évalué, pour la première fois en Suisse, des propositions de réforme en termes d’utilité. L’enquête ne portait pas sur la propension à payer, mais sur les demandes de compensation, car il était alors question de coupes dans les prestations couvertes par l’assurance de base et donc de pertes d’utilité pour les assurés.
Il est apparu que les plus grandes pertes d’utilité concernaient la limitation du choix du médecin et de l’hôpital : les assurés étaient prêts à accepter une liste de médecins reposant sur des critères de coûts si leur prime mensuelle était réduite d’environ 100 francs (voir illustration 1). La perte d’utilité diminuait de moitié lorsque la liste des médecins était fondée sur des critères qualitatifs (53 francs) ou d’efficience (42 francs) et non plus seulement sur des considérations liées aux coûts. La perte d’utilité due à une limitation du choix de l’hôpital (fermeture des petits établissements locaux) s’élevait à 37 francs. Le renoncement provisoire à de nouveaux médicaments et implants ainsi que l’introduction d’un délai d’attente de deux ans avant leur intégration dans le catalogue de prestations entraînaient également une perte d’utilité importante, évaluée à 65 francs par mois et par personne. L’accès direct aux innovations correspondait ainsi pour les assurés à une utilité de quelque 5 milliards de francs par an, soit environ 10 % des dépenses de santé de l’époque.
Si aucune comparaison avec les coûts occasionnés n’a été effectuée dans le cadre de cette étude, il semble toutefois hautement improbable qu’un accès retardé à l’innovation engendre une économie de 5 milliards de francs par année. Une telle réforme entraînerait donc des pertes d’utilité pour les assurés supérieures aux économies réalisées.
Ill. 1. Pertes d’utilité mensuelles pour les assurés inhérentes aux propositions de modification de 2004
Remarque : l’illustration indique à partir de quel montant un assuré moyen en Suisse accepterait de bon gré une certaine limitation de sa couverture maladie. La plus grande perte d’utilité (environ 100 francs par mois) concerne l’introduction d’une liste de médecins selon des critères de coûts. L’assuré ne ressentirait en revanche aucune perte en cas de renoncement aux médicaments employés dans les cas bénins : la demande de compensation est en effet statistiquement nulle (avec un intervalle de confiance de 95 %).
Source : Telser et al. (2004) / La Vie économique
La dernière phase de l’existence : une cherté acceptée
Une étude[5] menée en 2016 analyse le comportement des Suisses et leur propension à payer les prestations médicales à la fin de la vie. Eu égard aux coûts particulièrement élevés de cette dernière phase de l’existence, les demandes de rationnement tendent à se multiplier. Comme le montrent les auteurs de l’étude, les assurés sont prêts à dépenser beaucoup d’argent pour les patients arrivés au soir de leur vie. Cette volonté de financement est d’environ 200 000 francs par année entière de vie gagnée en bonne santé (voir illustration 2). Ce montant est deux fois plus élevé que la valeur à partir de laquelle le coût d’un traitement est jugé disproportionné par le Tribunal fédéral en vertu du fameux arrêt « Myozyme » de 2010 [6]. Selon l’âge, seuls 19 % des patients atteints d’un cancer génèrent des coûts supérieurs à 200 000 francs dans leur dernière année de vie. Pour la grande majorité des personnes décédées, les dépenses de santé dans leur dernière année de vie étaient donc nettement inférieures à ce que la moyenne des assurés est prête à débourser.
Ill. 2. Propension moyenne à payer pour augmenter la durée et la qualité de vie d’un patient à la fin de son existence (2014)
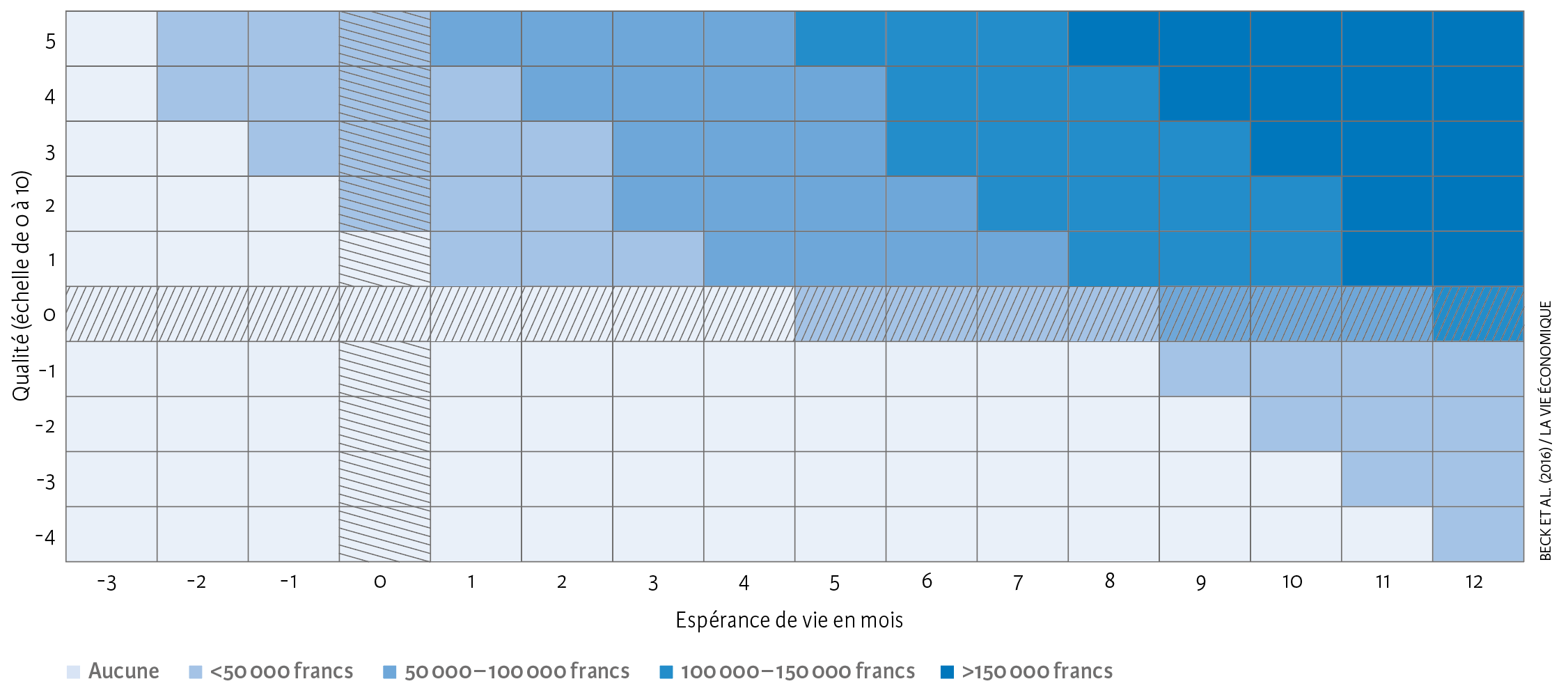
Remarque : l’illustration montre la propension à payer des assurés en fonction de la durée et de la qualité de vie pour des patients ayant encore six mois à vivre avec une qualité de vie moyenne. Le point de départ est la zone hachurée du graphique. Les valeurs négatives correspondent à une détérioration de la qualité de vie des patients sur l’échelle qualitative et à un raccourcissement de l’espérance de vie sur l’échelle des durées. Les valeurs positives indiquent une amélioration de la qualité et de l’espérance de vie. Plus la zone est sombre, plus la propension à payer est élevée pour que la durée et la qualité de vie se modifient.
Source : Beck et al. (2016) / La Vie économique
Cette étude révèle que la plupart des patients accordent une grande importance aux soins de santé et à l’adéquation de l’offre à leurs besoins. Les assurés sont donc prêts à payer pour cela. On ne saurait toutefois conclure à l’absence de potentiel d’économies.
S’il est possible de réduire les coûts de la santé sans que les mesures prises ne détériorent les prestations qui bénéficient aux assurés, ce sera naturellement merveilleux. Il existe des réformes qui n’engendrent aucune perte d’utilité : l’assurance-maladie de base pourrait par exemple limiter les remboursements aux génériques et exclure les préparations originales ou renoncer à prendre en charge les médicaments employés dans les cas bénins (voir illustration 1). Un rationnement des soins pour des raisons uniquement financières n’est cependant pas souhaitable.
- Mesures de qualité dans les domaines de la médecine somatique aiguë, de la réadaptation et de la psychiatrie, effectuées par l’Association nationale pour le développement de la qualité dans les hôpitaux et les cliniques (ANQ). []
- Interpharma (2016). []
- OCDE (2006). []
- Telser et al. (2004). []
- Beck et al. (2016). []
- ATF 136 V 395. []
Bibliographie
- Beck K., von Wyl V., Telser H. et Fischer B., Hors de prix ? Valeur des traitements médicaux en fin de vie, Programme national de la recherche « Fin de vie » (PNR 67), 2016.
- Interpharma, L’essentiel en bref sur le « Moniteur de la santé 2016 », Bâle, 2016.
- OCDE, Examens de l’OCDE des systèmes de santé – Suisse, Paris, 2006.
- Telser H., Vaterlaus S., Zweifel P. et Eugster P., Was leistet unser Gesundheitswesen ?, Zurich, 2004.
Bibliographie
- Beck K., von Wyl V., Telser H. et Fischer B., Hors de prix ? Valeur des traitements médicaux en fin de vie, Programme national de la recherche « Fin de vie » (PNR 67), 2016.
- Interpharma, L’essentiel en bref sur le « Moniteur de la santé 2016 », Bâle, 2016.
- OCDE, Examens de l’OCDE des systèmes de santé – Suisse, Paris, 2006.
- Telser H., Vaterlaus S., Zweifel P. et Eugster P., Was leistet unser Gesundheitswesen ?, Zurich, 2004.
Proposition de citation: Harry Telser (2017). Quelle importance accordons-nous à la qualité du système de santé . La Vie économique, 23 février.







