Betriebliche Spitaloptimierungen stossen in der Bevölkerung oft auf Widerstand. Eine Frau macht sich in La Chaux-de-Fonds für die Beibehaltung von zwei Spitälern im Kanton Neuenburg stark. (Bild: Keystone)
Am Anfang der Pandemiekrise stand die Befürchtung, die Gesundheitskosten würden aufgrund der Tausenden von Covid-19-Hospitalisierungen explodieren. Doch bald zeigte sich: Während Intensivstationen an ihren Kapazitätsgrenzen liefen, waren andere Abteilungen der Spitäler leer, weil der Bundesrat nicht als dringend angezeigte Eingriffe am 13. März 2020 verboten hatte. Auch in Arzt- und Zahnarztpraxen ging die Nachfrage schlagartig zurück: Routinekontrollen wurden nicht mehr durchgeführt, und Patienten zögerten bei Beschwerden, ihren Arzt zu konsultieren. Gemäss Medienberichten waren im Frühling bis 20’000 Personen im Gesundheitssektor von Kurzarbeit betroffen.
Wurde mit dem Verbot von nicht dringenden Eingriffen endlich der Finger auf den wunden Punkt im Schweizer Gesundheitssystem gelegt: die Überbehandlungen? Wird uns die Krise zeigen, welche Überkapazitäten im System vorhanden sind? Leider gibt es keine einfachen Antworten auf diese Fragen. So kann der Verlust an Lebensqualität, der zum Beispiel mit dem staatlich verordneten Aufschieben von Hüft- oder Handoperationen folgte, kaum quantifiziert werden. Die Schmerzen sind zwar nicht lebensbedrohlich, führen aber bei den Betroffenen zu körperlichen Beeinträchtigungen. Für die Patienten ist der Preis der unterlassenen Behandlungen also hoch.
Die Covid-19-Krise zeigt exemplarisch: Der reine Fokus auf die Kosten reicht nicht, um unser Gesundheitssystem zu optimieren. Stattdessen sollte man auch Faktoren wie die zurückerlangte Autonomie, die gewonnenen Lebensjahre oder die Milderung von Schmerzen betrachten. Nebst den Kosten muss man auch den Nutzen berücksichtigen. Sprich: Es gilt, das Kosten-Nutzen-Verhältnis zu optimieren.
Staatsversagen als Kostentreiber
Bleiben wir zunächst bei den Kosten: Diese ergeben sich aus der Multiplikation der Menge von Gesundheitsleistungen mit ihrem Preis. Zwischen 2012 und 2017 sind sie durchschnittlich um 3,6 Prozent pro Jahr gestiegen. Im gleichen Zeitraum sanken die Spitaltarife um 0,3 Prozent pro Jahr, während die ambulanten Tarmed-Tarife (zwischen 2013 und 2019) mit einem Wachstum von 0,06 Prozent pro Jahr stabil geblieben sind.[1]
In der Schweiz resultiert das Kostenwachstum somit primär aus einer Mengenausweitung der Leistungen. Eine wichtige Rolle spielt dabei das Staatsversagen: Viele Kantone versuchen, ihre Spitäler vor dem Wettbewerb zu schützen, indem sie Investitionen in Milliardenhöhe finanzieren oder via Kontingente, Tarifeinschränkungen und Subventionen den Wettbewerb verzerren. Letztere sind in den kantonalen Budgets jeweils als «gesamtwirtschaftliche Leistungen» aufgelistet.
Dies führt zu Überkapazitäten, die amortisiert werden müssen. Und wenn betriebliche Optimierungen in der Spitalstruktur angestrebt werden, scheitern sie meist an der Urne. So geschehen in den Kantonen Neuenburg, Zürich, Basel-Stadt und Basel-Landschaft. Dort verwarfen die Stimmbürger in den letzten Jahren Restrukturierungs- beziehungsweise Fusionsprojekte, die unternehmerisch richtig gewesen wären.
Die Kantone preisen ihre Interventionen gerne als «Massnahmen zur Reduktion des Marktversagens» an. Damit nehmen sie politisch aber Staatsversagen in Kauf. Trotzdem braucht es den Staat in manchen Bereichen – wie etwa bei der Unfallprävention, wo der Markt ohne staatliches Handeln potenziell versagt.
Komplexer Nutzen
Beim Nutzen ist der Sachverhalt deutlich komplexer. So könnte eine Mengenausweitung, egal wer sie verursacht, berechtigt sein, wenn sie mit höherem Nutzen einhergeht. Doch über diesen Nutzen wissen wir, selbst im zweitteuersten Gesundheitssystem der Welt, nur wenig. Zwar werden in Schweizer Spitälern seit mehreren Jahren durch den Nationalen Verein für Qualitätsentwicklung in Spitälern und Kliniken (ANQ) systematisch Qualitätsgrössen wie postoperative Wundinfektionen, vermeidbare Rehospitalisationen oder die Patientenzufriedenheit (siehe Abbildung) erfasst und transparent veröffentlicht. Und seit Anfang Jahr führen auch Pflegeheime flächendeckend Qualitätsmessungen durch.
Wie ernst nehmen Spitäler die Fragen der Patienten?
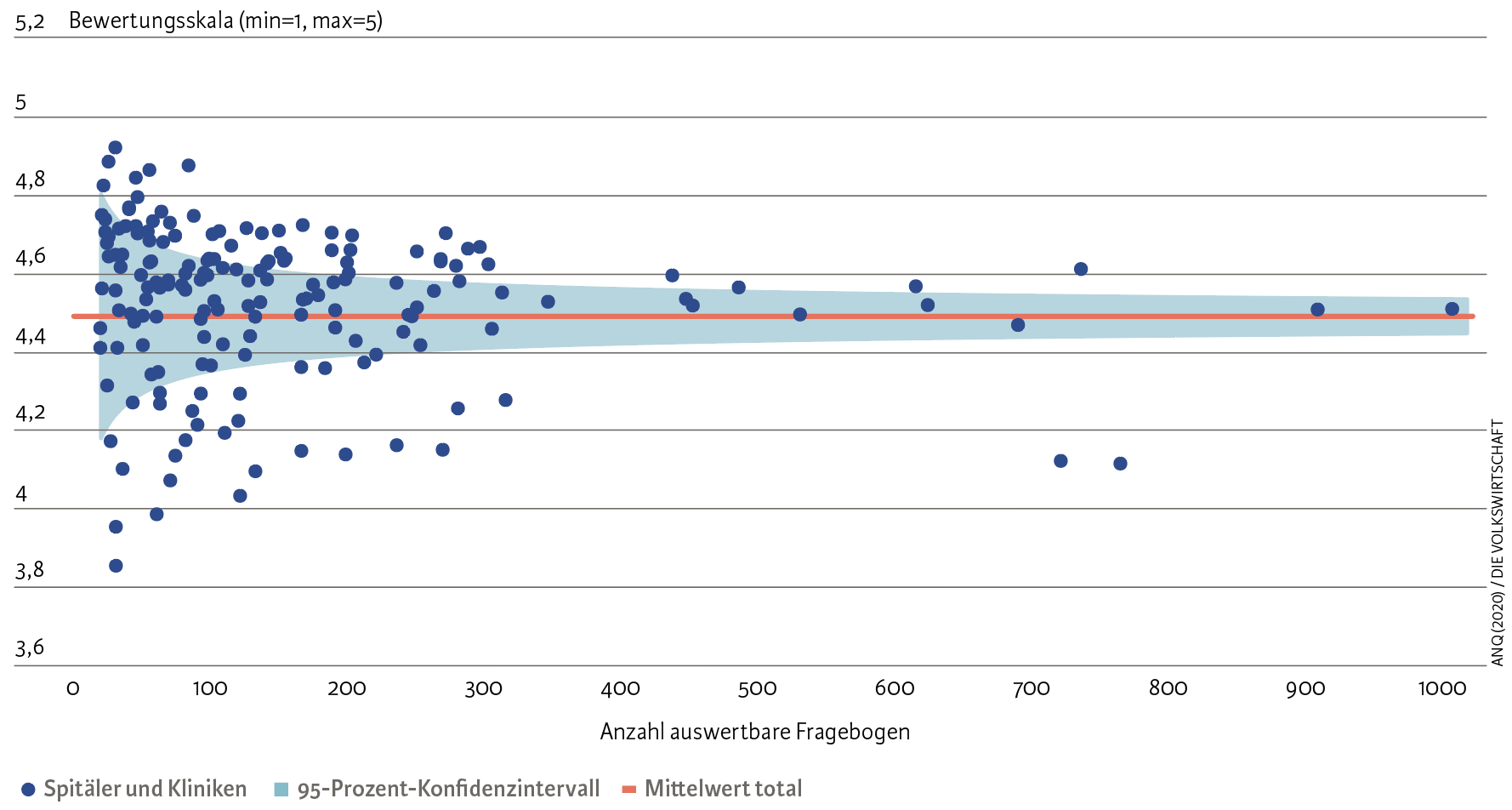
Anmerkung: Dargestellt sind die Antworten der Patienten auf die Frage: «Hatten Sie die Möglichkeit, Fragen zu stellen?» Von einer verbalen 5er-Skala (vertikale Achse) wurden die Antworten in Nummernwerte umgewandelt: 1 = negativste Antwort; 5 = positivste Antwort. Anschliessend wurde ein Gesamtmittelwert berechnet (orange Linie). Berücksichtigt sind nur Spitäler und Kliniken mit mindestens 20 auswertbaren Fragebogen.
Quelle: ANQ (2020) / Die Volkswirtschaft
Jedoch können Unterschiede zwischen den verschiedenen Abteilungen und Operateuren nicht beurteilt werden, da die ANQ-Messgrössen derzeit nur auf der Stufe Spital erhältlich sind. Dabei bleibt die Qualität der Diagnoseerstellung ebenso im Dunkeln wie die Effizienz der erbrachten Therapien. Nur wenige harte Fakten werden zentral erhoben. Insbesondere internationale Vergleichsgrössen wie «Patient-Reported Outcome Measures» sowie «Patient-Reported Experience Measures» werden nur punktuell erfasst. Es besteht kein einheitliches System, um diese Daten schweizweit zu erfassen, geschweige denn zu vergleichen.
Drei Leitprinzipien
Zusammengefasst: Will man das Kosten-Nutzen-Verhältnis in der Schweiz verbessern, braucht es einerseits mehr Transparenz über den Nutzen der Leistungen. Nur so kann beurteilt werden, ob eine Therapie zu teuer war. Andererseits ist Wettbewerb nötig, damit die Akteure des Gesundheitssektors das Preis-Leistungs-Verhältnis stets optimieren.
Staatlich dirigistische Systeme werden dabei scheitern, weil sie zu Opfern der kantonalen Politiken werden. Umgekehrt würde aber auch eine absolut freie Preisbildung den Zugang zu einem hochstehenden Gesundheitssystem für die Allgemeinheit wohl einschränken. Somit braucht es eine Zwischenlösung: den regulierten Wettbewerb. Dieser soll entlang dreier ökonomischer Grundprinzipien organisiert werden.
Erstens gilt: «Dezentral» ist besser als «zentral». Als Regulatoren und Betreiber medizinischer Institutionen sind die Kantone einem Interessenkonflikt ausgesetzt. Dezentrale, selbstständige Organisationen reduzieren deshalb das Risiko des Staatsversagens.
Zweitens sind indirekte Markteingriffe sinnvoller als direkte Markteingriffe. Regulierungen über einen Preismechanismus sind einer Mengensteuerung vorzuziehen, weil so der preiswerte Zugang zu Leistungen für alle garantiert werden kann, ohne dass der Staat bei der Leistungserbringung intervenieren muss.
Das dritte Grundprinzip ist der Vorrang der Subjektfinanzierung gegenüber der Objektfinanzierung: Subventionen, die den Patienten und nicht einzelnen Institutionen zugutekommen, fördern den Wettbewerb und innovative Versorgungskonzepte.
Setzen wir es um
Wie lassen sich diese Prinzipien in der Praxis anwenden? Im Spitalsektor könnten etwa freiwillige Versicherungsmodelle helfen, Qualitätsunterschiede zwischen den Spitälern aufzuzeigen und Versicherte zu belohnen, die sich bei planbaren Behandlungen für ein qualitativ gleichwertiges, aber kostengünstigeres Spital entscheiden. Dies entspräche einem indirekten Markteingriff.
Weiter ist bei der Vergabe von kantonalen gemeinwirtschaftlichen Leistungsaufträgen («Objektfinanzierungen») mehr Transparenz nötig, um verkappte Subventionen für defizitäre Leistungen zu vermeiden. Damit sollen eine Spezialisierung der Spitäler und ein Rückbau von Überkapazitäten erreicht werden.
Im Bereich der ambulanten Alterspflegen wiederum müssen Leistungen mit Versorgungspflicht konsequent ausgeschrieben werden.[2] So sind sie unabhängig von der Rechtsform der Anbieter definiert, und die Kosten können entsprechend den lokalen Gegebenheiten rückvergütet werden.
Schliesslich ist eine Optimierung des ganzen Patientenpfades anzustreben. Alternative Versicherungsmodelle, die den Hausarzt als Gatekeeper vorsehen oder die Zusammenarbeit in Netzwerken honorieren, sind zu fördern, indem sich die dadurch ermöglichten Kosteneinsparungen stärker in Prämienrabatten niederschlagen.
Diese Beispiele zeigen: Das Schweizer Gesundheitssystem enthält zwar bereits wichtige Elemente des regulierten Wettbewerbs. Diese müssen jedoch verstärkt werden, um das Kosten-Nutzen-Verhältnis medizinischer Leistungen zu verbessern.
Literaturverzeichnis
- ANQ (2020). Messergebnisse Akutsomatik.
- Cosandey, J. (2016). Neue Massstäbe für die Alterspflege, Avenir Suisse.
- Cosandey, J.; Roten, N. und Rutz, S. (2018). Gesunde Spitalpolitik, Avenir Suisse.
Bibliographie
- ANQ (2020). Messergebnisse Akutsomatik.
- Cosandey, J. (2016). Neue Massstäbe für die Alterspflege, Avenir Suisse.
- Cosandey, J.; Roten, N. und Rutz, S. (2018). Gesunde Spitalpolitik, Avenir Suisse.
Zitiervorschlag: Cosandey, Jérôme (2020). Billiger ist nicht immer gesund. Die Volkswirtschaft, 17. Juni.